Vorderes Kreuzband
Das vordere und hintere Kreuzband liegen in der Mitte des Kniegelenkes zwischen Ober- und Unterschenkelknochen, wo sie sich überkreuzen.
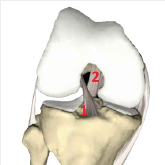
Kniegelenk von vorn gesehen:
1 = Vorderes Kreuzband
2 = Hinteres Kreuzband
Die Kreuzbänder bilden den zentralen Stabilisator des Kniegelenkes. Sie sind verantwortlich für die mechanische Stabilität des Kniegelenkes in der Vor- / Zurückbewegung des Oberschenkelkochens gegenüber dem Unterschenkelknochen. Die Drehstabilität wird durch die Verdrillung der Kreuzbänder gegeneinander gewährleistet. Das vordere Kreuzband spannt sich an, wenn der Unterschenkel gegen den Oberschenkel nach vorne gezogen wird. Bei einem Riss kommt es zu einer Mehrverschieblichkeit, diese Beweglichkeit des Unterschenkels nach vorne nennt man „vordere Schublade“. Umgekehrt spannt sich das hintere Kreuzband an, wenn der Unterschenkel nach hinten gedrückt wird. Bei fehlender Funktion nennt man die Beweglichkeit des Unterschenkels nach hinten „hintere Schublade“.
Klinische Untersuchung
Das Außenband spannt sich bei Einwärtsdrehung des Unterschenkel an, bei Auswärtsdrehung kommt es zu einer Anspannung des Innenbandes. Die Kreuzbänder bilden dabei die Achse der Drehbewegung. Bei der Einwärtsdrehung (Innenrotation) des Unterschenkels verdrillen sich die Kreuzbänder gegeneinander und verringern diese Bewegung. Die intakten Kreuzbänder vermitteln dem Kniegelenk die sogenannte "Rotationsstabilität". Bei fehlender Funktion eines der Kreuzbänder ist die Drehachse nicht mehr in der Kniemitte, so dass es zu Scherrbebewegungen mit vermehrter Belastung und Schädigung von Knorpel und Meniskus kommt.
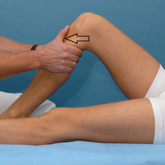
Vordere Schublade
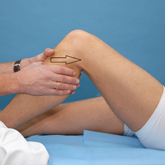
Hintere Schublade
Warum werden Kreuzbandverletzungen operiert?
Das vordere Kreuzband ist der zentrale Stabilisator des Kniegelenkes. In Streckstellung ist das Kniegelenk bei fehlender Funktion des vorderen Kreuzbandes nicht ausreichend stabil. Drehbewegungen können zum unwillkürlichen Abknicken des Unterschenkels führen.
Eine muskuläre Stabilisierung kann das Knie in gewissen Grenzen stabilisieren, aber die bestehenden Scherbewegungen können rein muskulär nicht ausgeglichen werden, so dass die Gefahr von Knorpel- und Meniskusschäden besteht. Mit dem Meniskusschaden ist der Startschuss zur Arthrose des Kniegelenkes gefallen.
Viele Patienten kehren mit der Zeit zur normalen Alltagsaktivität zurück oder treiben sogar wie gewohnt Sport. Trotz der Beschwerdefreiheit gibt es durch das fehlende Kreuzband aber kleine, fehlerhafte Dreh-Gleit-Bewegungen im Knie und es können trotz subjektiver Stabilität schwere Schäden an Meniskus- und Knorpelsubstanz auftreten.
Im Laufe der Zeit kommt es auch bei beschwerdefreien Patienten bei Belastung (Sport) oder im Alltag zum unwillkürlichen Wegknicken des Unterschenkels. Dies stellt auch ohne Schmerzen eine Knieverletzung mit Auslockerung des Kapsel-Band-Apparates und eventuell Meniskus- oder Knorpelschaden dar. Es liegt nun eine Makroinstabilität vor.
Wann sollte operiert werden?
Bei einem Riss des vorderen Kreuzbandes treten häufig auch Innenbandverletzungen und Meniskusrisse auf. Oft kommt es zu Einblutungen in das Knie. Eine Kreuzbandersatzoperation sollte ca. 3 bis 8 Wochen nach dem Unfall erfolgen. Das Knie sollte zum OP-Zeitpunkt abgeschwollen, schmerzfrei und frei beweglich sein, um eine Entzündungsreaktion nach der Operation ("Fibrose") zu vermeiden. Bei einer Knorpel-Kochenprellung, welche häufig vorliegt, ist es sinnvoll, das Kniegelenk zunächst für drei Wochen nur teilweise zu belasten und mit Gehstützen zu gehen. Krankengymnastik, physikalische Therapie und abschwellende Medikamente können in dieser Zeit zur Verbesserung der Kniegelenksfunktion hilfreich sein. Bei Innenbandrissen ist das Tragen einer beweglichen Schiene für 4 Wochen, Tag und Nacht, notwendig, um eine Heilung des Innenbandes zu ermöglichen. Eine Innenbandnaht ist meist nicht erforderlich.
Womit muss der Patient nach der Operation rechnen?
Die Kreuzbandersatzoperation findet stationär in unserer Klinik statt und erfordert nach der Operation einen Aufenthalt von 2 bis 3 Tagen. Die Verwendung von Gehstützen ist für 4 Wochen notwendig und für 6 Wochen ist das Tragen einer beweglichen Schiene nötig. Die Arbeitsunfähigkeit beträgt – je nach individuellem Verlauf – ca. 2 bis 3 Wochen für Bürotätigkeiten, je nach Beruf auch länger.
Die Kreuzbandersatzoperation
Eine Naht des gerissenen Kreuzbandes oder der Ersatz durch ein Kunstband (Kunststoff od. Kohlefaser) ist nicht sinnvoll und sollte nicht mehr durchgeführt werden. Die Stabilität des Kniegelenks kann somit nur durch den Ersatz des gerissenen Kreuzbandes durch eine körpereigene Sehne erreicht werden. Von großer Bedeutung für die spätere Kniefunktion ist, dass die Kreuzbandersatzsehne an genau der gleichen Stelle im Knie platziert wird wie das gerissene Kreuzband. Der Kreuzbandansatz ist aber durchaus unterschiedlich bei den einzelnen Patienten.
In unserer Klinik führen wir die sogenannte „individualisierte Kreuzbandersatzoperation“ durch. Das bedeutet, dass für jeden Patienten der individuelle und korrekte Ansatzpunkt für das Kreuzband intraoperativ ermittelt wird, um die Fixierung der Kreuzbandersatzsehne am optimalen Ansatzpunkt zu ermöglichen. Darüber hinaus streben wir an, möglichst viel vom gerissenen Kreuzbandgewebe zu belassen, um noch funktionierende Rezeptoren und Nervenfasern im Kreuzband, welche für die Tiefensensibilität notwendig sind, zu erhalten.
Die Semitendinosussehne bietet den Vorteil, dass die Entnahme über einen kleinen Schnitt möglich ist und durch die Entnahme der Sehne kaum Beschwerden entstehen. Die Semitendinosussehne hat in Laboruntersuchungen ein ähnliches Elastizitätsverhalten wie das Original-Kreuzband. Bei der Untersuchung hinsichtlich der Reißfestigkeit übertrifft die vierfach gelegte Semitendinosussehne alle anderen Kreuzbandimplantate und die des Original-Kreuzbandes um über 100%. Hier ist es von Vorteil, dass die Semitendinosussehne als Vierfachimplantat die meisten Bandfasern enthält.
Die vordere Kreuzbandersatzoperation
Für die Operation sind zwei kleine Einstiche neben der Kniescheibe sowie ein ca. 2 cm langer Schnitt auf der Innenseite der Schienbeinvorderkante für die Sehnenentnahme und die Bohrkanäle notwendig. Zunächst erfolgt eine arthroskopische Untersuchung des Kniegelenks. Dabei wird das vordere Kreuzband noch einmal geprüft. Begleitende Verletzungen wie Meniskus- und Knorpelschäden werden auch behandelt.
Entnahme der Sehne
Über einen kleinen, ca. 2 cm langen Schnitt am Schienbeinkopf wird die Semitendinosussehne dargestellt und mit einem Ringmesser vom Muskelgewebe abgelöst.
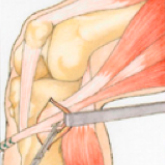
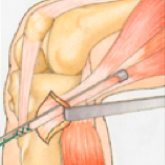
Entnahmetechnik: Über einen kleinen Hautschnitt wird die Semitendinosussehne entnommen.
Das Gewebe des gerissenen Kreuzbandes wird so weit wie möglich belassen, um das Einheilen des Sehnenimplantates zu verbessern. Die Semitendinosussehne wird vierfach gelegt und vernäht. Es resultiert anschließend ein Transplantat mit einer Länge ca. 8 cm und einem Durchmesser von 6,0 bis 9,0 mm. Das natürliche Kreuzband besteht aus verschiedenen Faserbündeln. Durch die beschriebene Nahttechnik entsteht ein Transplantat aus mehreren Faserbündeln um das natürliche Verhalten eines Kreuzbandes nachzuahmen.
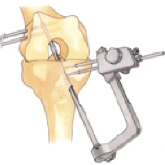
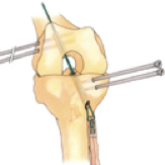
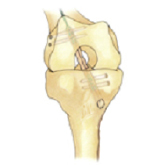
Anlage der Bohrkanäle, Implantat wird eingezogen und Implantat ist mit Cross-Pins fixiert.
Eine Fixierung des Transplantates am Knochen ist nicht möglich. Eine ausreichende stabile Befestigung des Sehnentransplantes ist nur im Knochen möglich, so dass in den Knochen Kanäle eingebohrt werden müssen. In diese Kanäle wird das Transplantat eingezogen und dort fixiert, damit es ungehindert fest mit dem Knochen verwachsen kann. Erst nach dem Einwachsen ist das Kreuzband stabil und belastbar. Es existieren verschiedene Techniken zur Fixierung des Transplantates im Kanal.
Wir verwenden zu Fixierung das RigidFix- System. Das Prinzip besteht in der Arretierung des Transplantates durch resorbierbare Cross-Pins. Die Cross-Pins haben einen Durchmesser von 3,3 mm und bestehen aus einer resorbierbaren Milchzucker-Art (Poly-L-Lactid:PLLA).
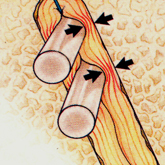
Kompressions-Prinzip: die Cross-Pins pressen das Sehnenimplantat an den Knochen.
Die Cross-Pins spleißen dabei das Sehnentransplantat quer zur Zugrichtung auf und pressen die Sehne zusätzlich an die Knochenwand.
Nachbehandlung und Aktivität
Das neue Kreuzband wird in Knochenkanälen verankert. Es dauert 6 Wochen bis das Transplantat fest mit dem Knochen verwachsen ist und nochmals 6 Wochen bis sich das Sehnentransplantat im Gelenk etabliert hat. Sie sollten deshalb vorsichtig sein und das Nachbehandlungsschema sorgfältig beachten.

Hinteres Kreuzband
Der Riss des hinteren Kreuzbandes ist eine schwere und im Vergleich zur Verletzung des vorderen Kreuzbandes eine seltene Verletzung. Aus diesem Grund haben nicht alle Ärzte, Physiotherapeuten und Patienten Erfahrungen mit der Behandlung.
Bei frischen Rissen des hinteren Kreuzbandes besteht die Möglichkeit der Heilung ohne Operation, weil das hintere Kreuzband im Vergleich zum vorderen Kreuzband eine gute Blutversorgung hat. Das Kniegelenk muss dazu für 6 Wochen in einer Schiene in Streckstellung ruhiggestellt werden, ein Kissen unter der Wadenmuskulatur drückt dabei den Schienbeinkopf nach vorn. Dadurch wird das hintere Kreuzband entlastet und kann in korrekter Länge heilen.
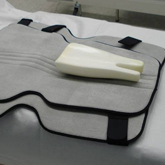
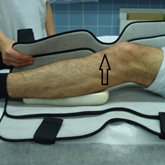
Schiene mit Wadenpolster für das hintere Kreuzband
Die Schiene muss Tag und Nacht getragen werden. Die Aufgabe der Schiene ist es, das Zurückfallen des Unterschenkels zu verhindern, damit das hintere Kreuzband nicht gedehnt wird. Zur Körperpflege darf die Schiene kurz abgelegt werden. Bei abgelegter Schiene ist es wichtig, das Bein ganz gestreckt zu halten und den Oberschenkelstreckmuskel kräftig anzuspannen. Hierdurch wird die Belastung auf das heilende hintere Kreuzband verringert.
Nach 6 Wochen dürfen nun Bewegungsübungen bei abgelegter Schiene in Bauchlage in der physiotherapeutischen Behandlung ausgeführt werden.
Nach 8 Wochen kann die Schiene tagsüber selbständig abgelegt werden, nachts soll die Schiene weiter bis Ende der 12. Woche nach Beginn der Schienenbehandlung weiter getragen werden.
12 Wochen nach Beginn der Schienenanlage erfolgt dann eine Kontrolle der Stabilität. Eine Stabilitätsprüfung darf auf keinen Fall vorher durchgeführt werden. Das hintere Kreuzband benötigt mindestens 12 Wochen zur Heilung. Die Heilungsphase kann durch korrekte Behandlung unterstützt aber nicht verkürzt werden.
Chronische Instabilität bei alter hinterer Kreuzbandruptur
Die Instabilität des hinteren Kreuzbandes führt bei vielen Patienten zur Ausbildung einer Verkürzung der hinteren Gelenkkapsel, dass heißt, der Unterschenkel verschiebt sich durch das fehlende hintere Kreuzband nach hinten (der Unterschenkel steht in Bezug zum Oberschenkel zu weit hinten). Hierdurch erhöht sich der Druck auf die Kniescheibe stark, es treten Schmerzen beim Treppensteigen, Bergabgehen u.ä. auf.
Da die Gelenkstellung durch die Kapselverkürzung fixiert ist, kann das Knie mit einer operativen Ersatzplastik in die normale Kniestellung nicht mehr einfach korrigiert werden.
Vor einer Operation muss unter Umständen die Kapselverkürzung durch eine Schienenbehandlung aufgehoben.
Wann sollte eine hintere Kreuzbandoperation durchgeführt werden?
Hintere Kreuzbandersatzoperationen
Für die Operation sind zwei kleine Einstiche neben der Kniescheibe sowie ein ca. 2 cm langer Schnitt auf der Innenseite der Schienbeinvorderkante für die Sehnenentnahme und die Bohrkanäle notwendig. Zusätzliche kleine Hautstiche an der Knievorderseite und an der körperfernen Oberschenkelinnenseite für den Instrumentenzugang.
Zunächst erfolgt eine arthroskopische Untersuchung des Kniegelenks. Dabei wird das hintere Kreuzband noch einmal geprüft. Begleitende Verletzungen wie Meniskus- und Knorpelschäden werden auch behandelt.
Über einen kleinen ca. 2 cm langen Schnitt am Schienbeinkopf werden die Semitendinosussehne und die Gracilissehne dargestellt und mit einem Ringmesser vom Muskelgewebe abgelöst.
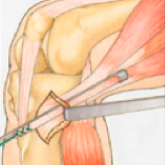
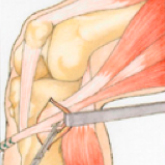
Entnahmetechnik: Über einen kleinen Hautschnitt wird die Semitendinosus- und Gracilissehne entnommen
Das Gewebe des gerissenen Kreuzbandes wird so weit wie möglich belassen, um das Einheilen des Sehnenimplantates zu verbessern.
Die Semitendinosussehne wird dreifach gelegt und vernäht. Es resultiert anschließend ein Transplantat mit einer Länge ca. 10 cm und einem Durchmesser von 6,0 bis 9,0 mm. Die Gracilissehne wird als Seitenbandtransplantat präpariert.
Das natürliche Kreuzband besteht aus verschiedenen Faserbündeln. Durch die beschriebene Nahttechnik entsteht ein Transplantat aus mehreren Faserbündeln um das natürliche Verhalten eines Kreuzbandes nachzuahmen.
Eine Fixierung des Transplantates am Knochen ist nicht möglich. Eine ausreichende stabile Befestigung des Sehnentransplantes ist nur im Knochen möglich, so dass in den Knochen Kanäle eingebohrt werden müssen. In diese Kanäle wird das Transplantat eingezogen und dort fixiert damit es ungehindert fest mit dem Knochen verwachsen kann. Erst nach dem Einwachsen ist das Kreuzband stabil und belastbar. Es existieren verschiedene Techniken zur Fixierung des Transplantates im Kanal. Wir verwenden zur Fixierung Bohrkanalschrauben (Interferenzschrauben), die sich später auflösen können, in Kombination mit kleinen Titan-Implantaten (EndoButton und SutureDisc), die nicht entfernt werden müssen.
In der überwiegenden Anzahl der Fälle einer hinteren Kreuzbandruptur findet sich zusätzlich eine Instabilität des Außenbandes und der hinteren äußeren Gelenkkapsel. Bei diesen Patienten ist eine zusätzliche Bandplastik notwendig, da sonst die hintere Kreuzbandersatzplastik überlastet wird und auslockert. Hierzu verwenden wir die Gracilissehne, diese wird mit einer zusätzlichen Interferenzschraube fixiert.
Nach- und Begleitbehandlung
Der stationäre Aufenthalt dauert ca. 2-4 Tage. Die Einheilung des Transplantates dauert 8 bis 12 Wochen bis eine feste Verbindung zwischen Kreuzband und Knochen entstanden ist. Sie sollten vorsichtig sein und das Nachbehandlungsschema sorgfältig beachten.

Knorpeltherapie
Der hyaline Gelenkknorpel besteht zu ca. 10% aus Knorpelzellen (Chondrozyten) und zu über 90% aus der Knorpelgrundsubstanz (interzelluläre Matrix, bestehend aus Kollagen, Proteoglykanen und 70% Wasser). Die Knorpelzellen sind verantwortlich für den Aufbau der Knorpelgrundsubstanz. Mit Abschluss des Körperwachstums verlieren die Knorpelzellen ihre Fähigkeit zur Teilung und damit ihre Fähigkeit, sich selbst zu erneuern.
Unterschiedliche Knorpeldefekte mit verschiedenen Ursachen
Die Instabilität des hinteren Kreuzbandes führt bei vielen Patienten zur Ausbildung einer Verkürzung der hinteren Gelenkkapsel, dass heißt, der Unterschenkel verschiebt sich durch das fehlende hintere Kreuzband nach hinten (der Unterschenkel steht in Bezug zum Oberschenkel zu weit hinten). Hierdurch erhöht sich der Druck auf die Kniescheibe stark, es treten Schmerzen beim Treppensteigen, Bergabgehen u.ä. auf.
Da die Gelenkstellung durch die Kapselverkürzung fixiert ist, kann das Knie mit einer operativen Ersatzplastik in die normale Kniestellung nicht mehr einfach korrigiert werden.
Vor einer Operation muss unter Umständen die Kapselverkürzung durch eine Schienenbehandlung aufgehoben.
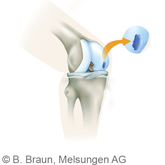
Traumatischer Knorpeldefekt mit deutlicher Defektbildung
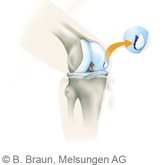
Abgelöstes, freies Knorpelstück bei Osteochondrosis dissecans
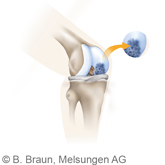
Degenerativer Knorpelschaden bei Arthrose
Welche Therapie für welchen Knorpelschaden?
Zur Behandlung lokaler Knorpeldefekte im Bereich des Knie- und oberen Sprunggelenks stehen unterschiedliche Verfahren zur Verfügung. Die Wahl des Therapieverfahrens wird im Wesentlichen von der Lokalisation und der Ausdehnung des Knorpeldefektes bestimmt.
Mikrofrakturierung
Für die Behandlung kleinerer Knorpeldefekte von 1-3 cm², insbesondere bei Kindern und Jugendlichen, erfolgt eine Mikrofrakturierung. Dabei ist zu beachten, dass ein gesunder Umgebungsknorpel vorhanden sein muss.
Osteochondraltransplantation
Die Indikation zur autologen Osteochondraltransplantation (OCT) besteht bei einer Defektgröße von 2-3 cm². Die Methode ist limitiert durch die Notwendigkeit der Entnahme von Stanzzylindern aus unbelasteten Arealen des betroffenen Kniegelenks.
Autologe Chondrozytentransplantation
Große Knorpelschäden bis zu 15 cm² sind eine Indikation für die autologe Knorpelzelltransplantation. Dabei werden aus einer arthroskopisch entnommenen Knorpelprobe (Stanze) Knorpelzellen in einem Labor isoliert und in einer Trägermatrix kultiviert und vermehrt. Dieser Prozess nimmt 3 Wochen in Anspruch. In einem Zweiteingriff wird der Knorpelschaden präpariert und die Knorpelzellen mit der Trägermatrix in den Knorpeldefekt transplantiert.
Mikrofrakturierung
Für die Behandlung kleinerer Knorpeldefekte von 1-3 cm² erfolgt eine Mikrofrakturierung. Dabei ist zu beachten, dass ein gesunder Umgebungsknorpel vorhanden sein muss.
Der Eingriff erfolgt arthroskopisch. Dabei werden zunächst instabile Knorpelteile entfernt und mit kleinen Bohrern oder kleinen Meißeln Löcher in den Knochengrund des Knorpeldefektes geschaffen. Hierdurch gelangen über die Löcher Stammzellen aus dem Knochenmark in den Knorpeldefekt und bilden Knorpelersatzgewebe.
Osteochondraltransplantation
Die Indikation zur autologen Osteochondraltransplantation (OCT) besteht bei einer Defektgröße von 2-3 cm². Dabei erfolgt die Entnahme von Knorpel- Knochen-Stanzzylindern aus unbelasteten Arealen des betroffenen Kniegelenks, in der Regel aus dem Oberschenkelkochen. Anschließend werden die Zylinder mittels einer Einpresstechnik in den Defekt eingebracht. Hierdurch wird der Defekt in idealer Weise rekonstruiert. Nachteil der Methode ist, dass die Größenbegrenzung durch die Größe der unbelasteten Areale vorgegeben ist.
Nachbehandlung:

Autologe Chondrozytentransplantation
Große Knorpelschäden bis zu 15 cm² sind eine Indikation für die autologe Knorpelzelltransplantation. Dabei wird arthroskopisch eine Knorpelprobe (Stanze) aus dem Kniegelenk entnommen. In einem Labor werden dann aus der Knorpelprobe die Knorpelzellen isoliert, in einer Nährlösung kultiviert und vermehrt. Anschließend werden die vermehrten Knorpelzellen in eine Matrix zur Transplantation eingebracht. Dieser Prozess nimmt 3 Wochen in Anspruch.
In einer zweiten Operation wird das Kniegelenk eröffnet, der Knorpelschaden präpariert und die Knorpelzellen mit der Trägermatrix in den Knorpeldefekt transplantiert.
Die Altersgrenzen liegen den derzeitigen Erfahrungen nach zwischen dem 16. und 50. Lebensjahr.
Aus einem nicht belasteten Areal des Kniegelenks werden Knorpelproben entnommen.
Aus den Knorpelproben werden die Knorpelzellen herausgelöst, ineine Nährlösung gebracht und dort vermehrt.
Die vermehrten Knorpelzellen werden in eine Trägermatrix eingesät, der Träger besteht aus Kollagen.
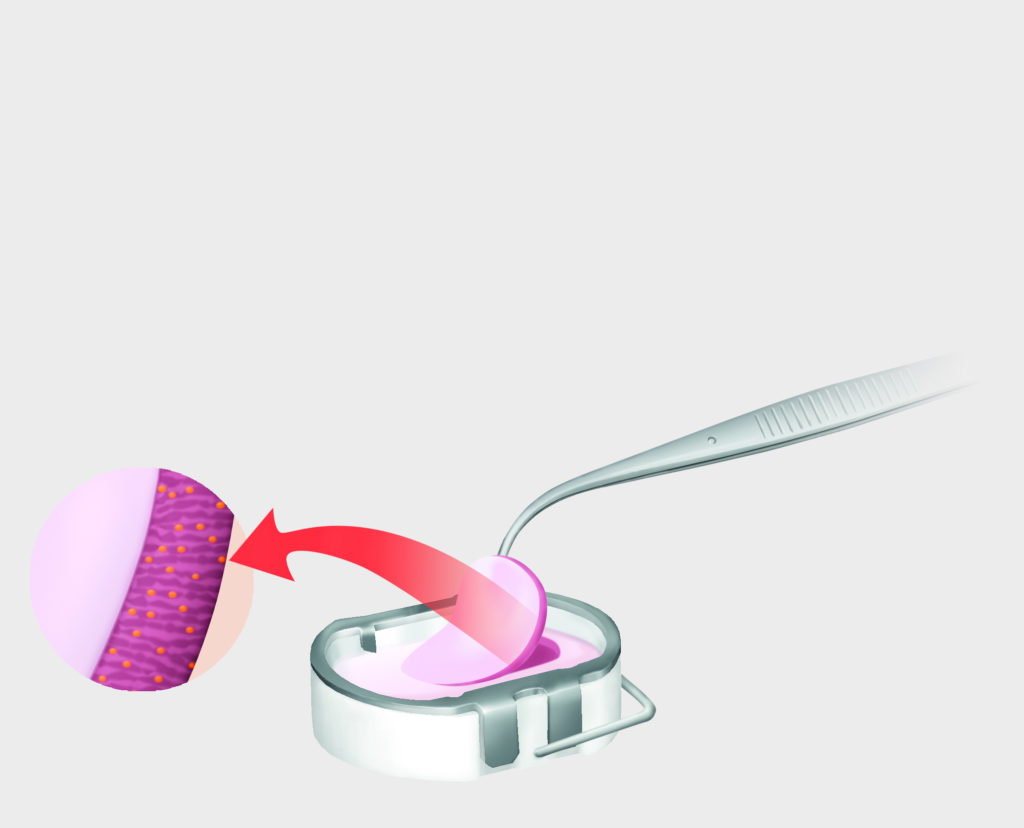
Die Knorpelzellen siedeln sich in der Matrix ab und haften dort fest. Mit dem Träger werden die Zellen dann in das Knie transplantiert.
Ablauf der Knorpelzelltransplantation
Nach Eröffnung des Kniegelenks erfolgt die Präparation des Knorpel- defektes. Instabile Knorpelränder müssen abgetragen werden.
Die Trägermatrix mit den Knorpelzellen wird genauso groß ausgeschnitten wie der Knorpeldefekt im Kniegelenk.

Die Trägermatrix mit den Knorpelzellen wird in den Knorpeldefekt passgenau eingesetzt.
Die Trägermatrix mit den Knorpelzellen wird in den Knorpeldefekt eingenäht und so sicher gegen Verrutschen gesichert.
Zeitlicher Ablaufplan der Operationen
Erste OP:
Arthroskopische Knorpelentnahme, 1-2 Tage stationär.
Knorpelzellvermehrung im Labor.
Wartezeit von der ersten bis zur zweiten OP ca. 3 Wochen.
Zweite OP:
Knorpeltransplantation, 4-5 Tage stationär.
Nachbehandlung
Sportarten mit hohem Sturzrisiko sind erst nach einem Jahr erlaubt.

Beinachskorrektur
Beinachsfehlstellung
Durch eine Beinachsenfehlstellung (O-Bein oder X-Bein) kann es durch die Fehlbelastung im Kniegelenk zu belastungsbedingten Knorpelschäden der Innen- oder Außenseite des Kniegelenkes kommen.
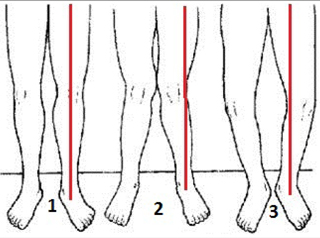
1 = gerades Bein die Belastungsachse (rot) verläuft durch die Mitte des Kniegelenks (normal)
2 = X-Bein die Belastungsachse (rot) verläuft durch den äußeren Anteil des Kniegelenks
3 = O-Bein die Belastungsachse (rot) verläuft durch den inneren Anteil des Kniegelenks
Die abweichende Beinachse kann durch eine Umstellungsoperation korrigiert und die Überlastung des geschädigten Gelenkanteils vermindert werden. Bei der Operation wird der Knochen eingeschnitten und durch das Aufspreizen der Knochenschnittfläche kommt es zu einer Korrektur der Beinachse.
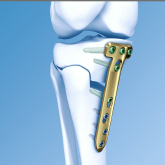
O-Beinkorrektur am Schienbeinkopf
An der Innenseite des Schienbeinkopfes wird der Knochen eingeschnitten. Anschließend werden die Knochenschnittflächen aufgespreizt. Hierdurch wird die Tragachse des betroffenen Knies von innen nach außen verlagert, so dass aus dem O-Bein ein gerades Bein wird. Damit die Knochenstellung unverändert gehalten wird und nicht wieder zusammenklappt, wird eine Platte (TOMOFIX) angebracht. Der erzeugte Knochenspalt wird durch die Knochenheilung wie bei einer Knochenbruchheilung mit nachwachsendem Knochen aufgefüllt.
Die Trägermatrix mit den Knorpelzellen wird genauso groß ausgeschnitten wie der Knorpeldefekt im Kniegelenk.
X-Beinkorrektur am Oberschenkel (kniegelenknah)
Der Oberschenkelknochen wird an der Innenseite eingeschnitten und ein Keil herausgenommen. Hierdurch wird die Tragachse des betroffenen Knies von außen nach innen verlagert und aus dem X-Bein wird ein gerades Bein. Durch Anbringen einer Platte wird verhindert, dass sich die Knochenenden verschieben. Wie bei der Knochenbruchheilung verheilt der geschlossene Spalt.
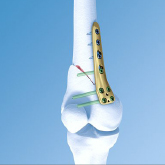
Schließende Korrektur an der Innenseite des Oberschenkelknochens
Patellainstabilität
Bei einer Kniescheibenausrenkung kommt es zum Riss des innenseitigen Halte- und Führungsbandes, dem medialen patellofemoralen Ligament (MPFL). Durch den Oberschenkelmuskel besteht eine Außenzugkraft (Lateralisationskraft) auf die Kniescheibe, so dass eine Heilung der innenseitigen Kniescheibenbänder in der Regel nicht möglich ist.
Häufig kommt es anschießend zu einer Fehlstellung (Lateralisation) der Kniescheibe mit der Gefahr von wiederholten Ausrenkungen. Die Fehlstellung und die Lateralisation führen häufig zur Entwicklung von Knorpelschäden an der Kniescheibenrückfläche.
Wie sollte operiert werden?
Bei jungen Patienten mit Erstluxation ist eine athroskopische Naht der innenseitigen Haltebänder der Kniescheibe indiziert. Diese erfolgt mittels U-Nähten in der Technik nach YAMAMOTO. Dabei werden in der Regel 3 Nähte vom inneren Kniescheibenrand zum Ansatzpunkt des inneren Haltebandes gelegt. Hierdurch werden die gerissenen Bandenden zusammengezogen und können in der korrekten Länge verheilen. Die Stellung der Kniescheibe wird durch das Arthroskop kontrolliert.
MPFL-Gracilisbandplastik
Bei einer gravierenden Instabilität ist jedoch eine Ersatzplastik des MPFL notwendig. Dabei erfolgt die Stabilisierung durch eine V-förmige Gracilissehnenplastik vom medialen Patellarand zur medialen Femurcondylenregion.
Teilprothese (medialer Schlitten)
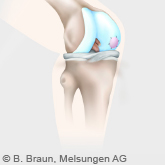
Bei der Operation wird ein Teilgelenkersatz durchgeführt. Wir verwenden die Oxford-Prothese. Wenn nur die Innenseite oder Außenseite des Kniegelenkes erkrankt ist, wird auch nur der erkrankte Bereich mit einem Kunstgelenk versorgt. Dieses Verfahren hat den Vorteil, dass es in minimalinvasiver Technik durchgeführt werden kann und dass so viel wie möglich vom gesunden Kniegelenk erhalten bleibt. Die verschiedenen Komponenten des Teilgelenkersatzes bestehen aus einer speziellen, besonders widerstandsfähigen Metalllegierung sowie einem Gleitlager aus Polyäthylen.

Teilprothese Oxford-Prothese bestehend aus drei Komponenten (Anteilen)
Aufbau des Kniegelenks
Das Kniegelenk ist ein großes Gelenk und starken Belastungen ausgesetzt. Deshalb ist es stark verschleißgefährdet. Das Kniegelenk erlaubt Streck-, Beuge- und in geringem Maße auch Drehbewegungen. Die Stabilität des Kniegelenkes wird durch die Kniescheibe, Gelenkkapsel, Bänder (Seitenbänder, Kreuzbänder) und Außen- sowie Innenmeniskus gewährleistet. Eine glatte Knorpelschicht überzieht die Gelenkflächen des Knies und ermöglicht ein reibungsloses Gleiten der Gelenkflächen.
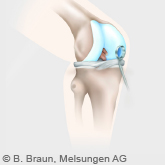
Teilersatz des inneren Kniegelenks
Ein künstliches Kniegelenk (Endoprothese) ist ein Ersatz der abgenutzten natürlichen Gleit- und Oberflächen des Kniegelenks. Dabei werden die abgenutzten Gleitflächen durch Oberflächen aus Metall ersetzt. Die Befestigung der Metalloberflächen am Knochen erfolgt mit speziellem Knochenzement, zwischen den Metalloberflächen befindet sich ein Puffer aus Kunststoff (Polyethylen). Die Bestandteile des künstlichen Kniegelenks werden durch die eigenen Kniebänder stabilisiert und zusammengehalten. Die Kraft der eigenen Muskulatur sorgt für die freie Streckung und Beugung des Kniegelenks.
Wann kann eine Knie-Teilprothese eingesetzt werden?
Bei einer Abnutzung der Knorpeloberflächen im Kniegelenk liegt eine Arthrose vor. Die Arthrose ist die häufigste Ursache für den Kniegelenkersatz. In der Regel bestehen Knieschmerzen und Hinken, welche den Patienten behindern. Dabei müssen nicht immer alle Bereiche des Kniegelenks von Arthrose betroffen sein. Wenn nur der innere Teil des Kniegelenks beziehungsweise das Gleitlager der Kniescheibe betroffen ist, kann der betroffene Teil des Kniegelenks durch eine Teilprothese ersetzt werden. Eine Totalprothese ist in solchen Fällen nicht erforderlich. Wichtige Voraussetzungen für die Indikation einer Teilprothese sind, dass sich die Arthrose ausschließlich auf einen Abschnitt des Kniegelenks beschränkt und dass die Kniebänder noch intakt sind.
Welche Vorteile hat in diesen Fällen eine Teilprothese gegenüber einer Totalprothese?
Im Vergleich zur Totalprothese bietet die Teilprothese häufig eine bessere Beweglichkeit und ein natürlicheres Kniegefühl. Der Eingriff ist weniger invasiv, da alle Bandstrukturen und die noch gesunden Gelenkteile erhalten bleiben.
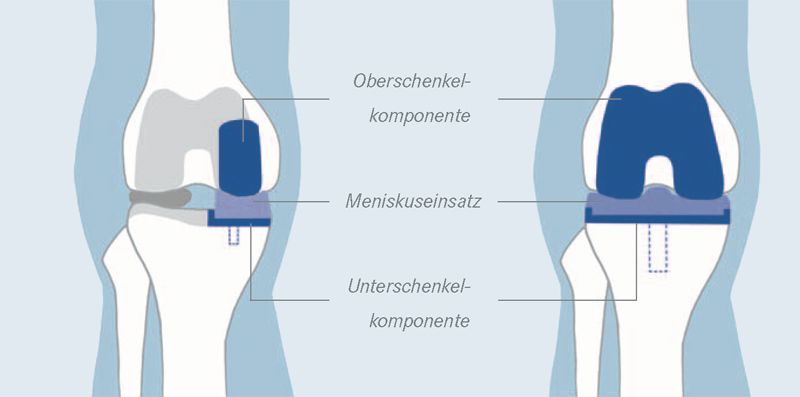
Teilprothese
Totalprothese
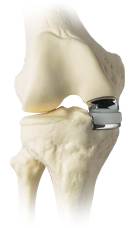
Innere Knieteilprothese am Kunststoffknochenmodell
Wie verläuft die Operation?
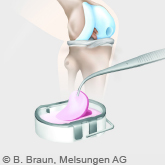
Die Operation dauert etwa 45 Minuten. Der Operationszugang erfolgt über einen minimalinvasiven, weichteilschonenden Zugang an der Vorderseite des Kniegelenks. Nach dem Freilegen des erkrankten Gelenkabschnittes werden die erkrankten Gelenkflächen am Oberschenkelknochen und Unterschenkelknochen nach einem speziellen Schnittplan bearbeitet, so dass die Metalloberflächen des künstlichen Teilgelenks in der geeigneten Größe gut auf dem Knochen angepasst werden können. Die Komponenten der Teilprothese werden mit Knochenzement im Knochen verankert.
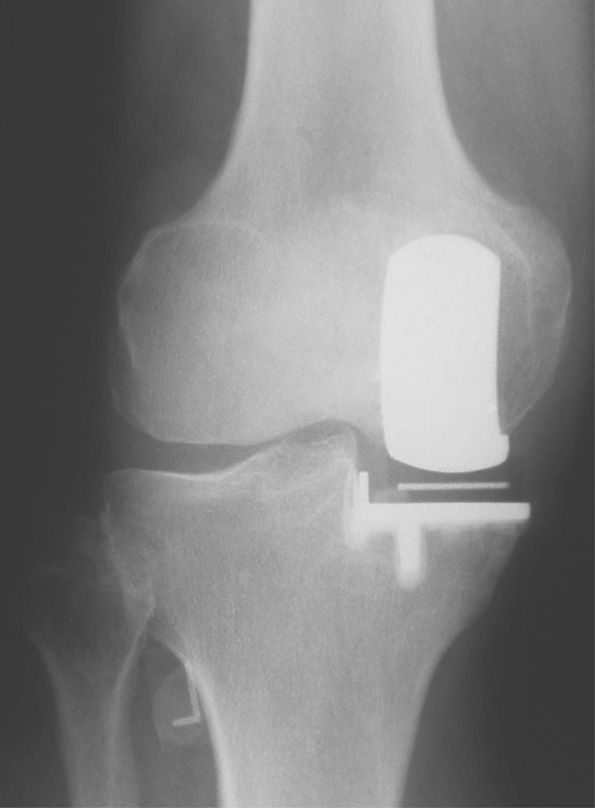
Innerer Gelenkanteil durch Teilprothese ersetzt (Röntgenbild)
Wie geht es nach der Operation weiter?
In der ersten Phase nach der Operation steht die Bewegungstherapie und die Schmerzbekämpfung im Vordergrund. Die Bewegungstherapie und Physiotherapie soll mögliche Verklebungen im Kniegelenk und die damit verbundene spätere Einschränkung der Beweglichkeit verhindern. Sie werden diesbezüglich durch den zuständigen Physiotherapeuten persönlich instruiert und behandelt. Sie erhalten von uns eine Nachbehandlungsempfehlung und Anleitung. Schon am Tag nach der Operation werden Sie die ersten Gehversuche mit Gehstöcken unternehmen und von Tag zu Tag Fortschritte erzielen. Den Gebrauch von Gehstöcken empfehlen wir für ca. vier Wochen. Sie dürfen das operierte Kniegelenk dabei bis zur Schmerzgrenze belasten.
Gibt es Risiken?
Der Eingriff sollte in aller Ruhe gut vorbereitet sein, um die Gefahren von Risiken und Komplikationen auf ein Minimum zu reduzieren. Zu den möglichen Operationsrisiken zählen unter anderem Thrombosen, Embolien, Infektionen, Wundheilungsstörungen, Blutergussbildungen und Nachblutungen, Verletzungen von Nerven, Gefäßen und anderen anatomischen Strukturen, Verklebungen mit schlechter Beweglichkeit und Funktion des Kniegelenks sowie einige Restschmerzen. Eine verminderte Sensibilität im Bereich der Narbe kann vorübergehend, aber auch von Dauer sein. Im Aufklärungsgespräch werden Sie darüber von uns ausführlich informiert. Diese Risiken müssen in keiner Weise von der Implantation einer Knie-Teilprothese abschrecken. Nicht zu vergessen ist, dass die Teilprothese nur den inneren Teil des Kniegelenkes ersetzt. Kommt es nach einem Teilgelenkersatz zu einer Arthroseentwicklung in einem der nicht ersetzten Teile des Knies, kann durch konservative Maßnahmen der Zustand in den meisten Fällen verbessert werden. Bleibt der Leidensdruck trotz konservativer Maßnahmen groß, kommt in speziellen Fällen der Wechsel auf eine Totalprothese infrage.
